-
![[image]](https://www.balancer.ru/cache/sites/ru/po/popmeh/images11/upload/custom/5d6/128x128-crop/5d61985e08ac9ee3472475e0ad931c5e.jpg)
Воздействие коронавируса на организм
если в "свойствах" без "клиники, то пусть тут будет только "клиника"Теги:
timochka> Двойка вам по мат. статистике.
timochka> Тестом с 5% ложноположительных можно достоверно мерять малые доли истинно положительных. Вопрос только в размере выборки. Чем достовернее вы хотите измерять, тем больше должен быть размер выборки.
А как это поможет определить принадлежность конкретного положительного результата к положительным или к ложноположительным?
timochka> Тестом с 5% ложноположительных можно достоверно мерять малые доли истинно положительных. Вопрос только в размере выборки. Чем достовернее вы хотите измерять, тем больше должен быть размер выборки.
А как это поможет определить принадлежность конкретного положительного результата к положительным или к ложноположительным?


Сообщение было перенесено из темы Делимся личным опытом борьбы и победы над коронавирусной инфекцией.
s.t.> ПЦ, красная зона и обычная жизнь как визит в 4 энергоблок и прогулка по набережной.
Ну... Сравнение "красной зоны" с 4-м энергоблоком, ИМХО, несколько излишне эмоционально.
Опасность заражения не означает автоматически опасность смерти.
Но как говорится,- не все там так однозначно, в 4-м блоке "зверь-радиациация" живет у себя дома,
а в красной зоне, "зверь-коронавирус" принесен как раз с набережных.
Ну... Сравнение "красной зоны" с 4-м энергоблоком, ИМХО, несколько излишне эмоционально.
Опасность заражения не означает автоматически опасность смерти.
Но как говорится,- не все там так однозначно, в 4-м блоке "зверь-радиациация" живет у себя дома,
а в красной зоне, "зверь-коронавирус" принесен как раз с набережных.

Б.г.> Люди, Левон Альбертович Григорян, начальник отдела технико-экономического обоснования пилотируемых программ, умер от вирусной пневмонии ещё в 2012 году, когда ни о каком COVID-е ещё никто ничего не слышал!
Вирусная пневмония это совсем не обязательно COVID-19, даже совсем не обязательно коронавирус.
И даже о коронавирусе слышали и гораздо раньше. Известно 7 коронавирусов, поражающих человека:
HCoV-229E, впервые выявлен в середине 1960х.
Тяжёлый о́стрый респирато́рный синдро́м (ТОРС, англ. SARS),- 2003 год.
Так что "ничто не ново под луной"
Вирусная пневмония это совсем не обязательно COVID-19, даже совсем не обязательно коронавирус.
И даже о коронавирусе слышали и гораздо раньше. Известно 7 коронавирусов, поражающих человека:
HCoV-229E, впервые выявлен в середине 1960х.
Тяжёлый о́стрый респирато́рный синдро́м (ТОРС, англ. SARS),- 2003 год.
Так что "ничто не ново под луной"

Б.г.>> Люди, Левон Альбертович Григорян, начальник отдела технико-экономического обоснования пилотируемых программ, умер от вирусной пневмонии ещё в 2012 году, когда ни о каком COVID-е ещё никто ничего не слышал!
D1024> Вирусная пневмония это совсем не обязательно COVID-19, даже совсем не обязательно коронавирус.
D1024> И даже о коронавирусе слышали и гораздо раньше. Известно 7 коронавирусов, поражающих человека:
D1024> HCoV-229E, впервые выявлен в середине 1960х.
D1024> Тяжёлый о́стрый респирато́рный синдро́м (ТОРС, англ. SARS),- 2003 год.
D1024> Так что "ничто не ново под луной"
ну вот в 2012 никаких "эпидемий на слуху" не было, просто, человек заболел, скорая его отказалась забирать в больницу, а при повторном вызове уже было поздно.
Да, это необязательно этот конкретный вирус, больше того, и пневмония необязательно вирусная, но бактериальные пневмонии лечатся антибиотиками на "раз", даже в весьма запущенных случаях, за исключением некоторых легионеллёзов и т.д.
D1024> Вирусная пневмония это совсем не обязательно COVID-19, даже совсем не обязательно коронавирус.
D1024> И даже о коронавирусе слышали и гораздо раньше. Известно 7 коронавирусов, поражающих человека:
D1024> HCoV-229E, впервые выявлен в середине 1960х.
D1024> Тяжёлый о́стрый респирато́рный синдро́м (ТОРС, англ. SARS),- 2003 год.
D1024> Так что "ничто не ново под луной"
ну вот в 2012 никаких "эпидемий на слуху" не было, просто, человек заболел, скорая его отказалась забирать в больницу, а при повторном вызове уже было поздно.
Да, это необязательно этот конкретный вирус, больше того, и пневмония необязательно вирусная, но бактериальные пневмонии лечатся антибиотиками на "раз", даже в весьма запущенных случаях, за исключением некоторых легионеллёзов и т.д.


Б.г.> ну вот в 2012 никаких "эпидемий на слуху" не было, просто, человек заболел, скорая его отказалась забирать в больницу, а при повторном вызове уже было поздно.
Ну вот в 2003-2004 тоже никаких "эпидемий на слуху" не было. А люди с осложнениями и повреждениями "лёгких" в России были и умирали. В мировую статистику это скорее всего не вписано, но то, что подобные случаи были - это факт. И то, что с диагностированием на уровне поликлиник была полная неизвестность, что это - тоже факт. И по симптомам с тем и новым вирусом очень похоже. Хорошо, что контагиозность была ниже, чем сейчас. А то, мы после перестройки и Ельцина "умылись" бы.
Ну вот в 2003-2004 тоже никаких "эпидемий на слуху" не было. А люди с осложнениями и повреждениями "лёгких" в России были и умирали. В мировую статистику это скорее всего не вписано, но то, что подобные случаи были - это факт. И то, что с диагностированием на уровне поликлиник была полная неизвестность, что это - тоже факт. И по симптомам с тем и новым вирусом очень похоже. Хорошо, что контагиозность была ниже, чем сейчас. А то, мы после перестройки и Ельцина "умылись" бы.


- VAS63 [16.06.2020 07:16]: Перенос сообщений из Делимся личным опытом борьбы и победы над коронавирусной инфекцией
- VAS63 [16.06.2020 07:17]: Перенос сообщений из Делимся личным опытом борьбы и победы над коронавирусной инфекцией
- VAS63 [16.06.2020 07:17]: Перенос сообщений из Делимся личным опытом борьбы и победы над коронавирусной инфекцией
По соседству ahs затронул тему возможного перекрёстного иммунитета к ковиду. Стало интересно.
Беглый поиск показывает, что мнения звучат самые разные.

То есть на апрель утверждалось, что ковид не имеет сходства по белкам с "привычными" коронавирусами, следовательно, наработанного иммунитета ожидать не приходится.
Однако в мае появляются публикации, что он-таки вроде как есть. Ну, бывает, скажем так.
(автор непонятен, соответственно, неясно как относиться; хотя ссылается на нормальную статью - но без прямой ссылки)

- по идее, такое количество иммунных должно бы проявить себя и на динамике заражений, м.б. может быть сверено по моделям и эмпирике.
В чём ошибся (если ошибся) автор первого тезиса - особенно непонятно. За счёт чего ж возник перекр. иммунитет, если на самом деле достаточно похожих белков не содержит? Или они непохожи лишь в каком-то нулевом приближении - там, без учёта третичной структуры? Или велика изменчивость и разнообразие? Или есть промежуточные звенья - вдруг антигены не на сам вирусный белок, а еще что-то, с чем он связывается и носит на себе, или на какой-то побочный продукт деятельности вируса??? (так, в порядке мозгового штурма)
Беглый поиск показывает, что мнения звучат самые разные.

У кого уже есть иммунитет к коронавирусу и от чего зависит тяжесть болезни: шесть фактов о COVID-19 от ученых МГУ
Правда ли, что сыворотка с антителами – будущее лечения этой острой инфекционной болезни // www.kp.ruЕвгений Шилов, старший научный сотрудник кафедры иммунологии Биологического факультета МГУ во время научной конференции «Правда и мифы о коронавирусе». «КП» приводит выдержки из выступления.
1. Правда ли, что новый коронавирус особо заразный, раз распространился так быстро по всему миру?
Принципиальным отличием SARS-CoV-2 от других вирусов, с которыми человечество сталкивалось в последние годы, это его относительная эволюционная новизна и непохожесть.
Другие вирусы, вызывающие респираторные заболевания, присутствуют в человеческой популяции уже давно, и в принципе давно не возникала ситуация, когда человечество все разом сталкивается в первый раз с каким-то патогенном, да еще в таком масштабе. Такого не было сто лет со времен «испанки»!
Поскольку этот новый коронавирус не имеет достаточно похожих белков с сезонными коронавирусами, а похож, и то относительно умеренно, только на исходный коронавирус, вызывающий SARS, то ни у кого из людей на планете, встречающихся с этим вирусом, нет предсформированного иммунитета. Каждый раз иммунный ответ начинается с чистого листа.
Возможно, что у каких-то людей, которые 15 лет назад перенесли атипичную пневмонию, потенциально сохранился некоторый иммунный ответ, потому что некоторые антигены у SARS и у SARS-CoV-2 очень похожи.
То есть на апрель утверждалось, что ковид не имеет сходства по белкам с "привычными" коронавирусами, следовательно, наработанного иммунитета ожидать не приходится.
Однако в мае появляются публикации, что он-таки вроде как есть. Ну, бывает, скажем так.
(автор непонятен, соответственно, неясно как относиться; хотя ссылается на нормальную статью - но без прямой ссылки)

Коронавирус – ученые подтверждают коллективный перекрестный иммунитет
В журнале Cell недавно опубликована научная статья об исследовании, подтверждающем, что приблизительно 40-60% населения имеет перекрестный иммунитет к коронавирусу SARS-CoV-2 (вызывающему заболевание COVID-19), который создан другими коронавирусами, вызывающими у человека сезонные ОРВИ. Наличие подобного иммунитета подтверждается и другими недавно опубликованными научными статьями. Поскольку // zen.yandex.ruВ журнале Cell недавно опубликована научная статья об исследовании, подтверждающем, что приблизительно 40-60% населения имеет перекрестный иммунитет к коронавирусу SARS-CoV-2 (вызывающему заболевание COVID-19), который создан другими коронавирусами, вызывающими у человека сезонные ОРВИ. Наличие подобного иммунитета подтверждается и другими недавно опубликованными научными статьями. Поскольку коллективным перекрестным иммунитетом обладает около половины населения, нынешняя эпидемия коронавируса не может быть сильной.
- по идее, такое количество иммунных должно бы проявить себя и на динамике заражений, м.б. может быть сверено по моделям и эмпирике.
Василий Жуков (Популярная механика)
17.05.2020
Но одновременно ученые сделали и другое открытие. Во время исследования они изучили реакцию на антигены SARS-CoV-2 Т-клеток [лимфоцитов], содержащихся в донорской крови, сданной в период с 2015 по 2018 года. То есть доноры, чьи образцы крови были подвергнуты анализу, определенно не могли болеть COVID-19. Тем не менее, примерно в половине случаев у них обнаружилась специфическая реакция Т-клеток на антигены вируса.
Авторы исследования полагают, что все дело в кросс-реактивном [перекрестном] иммунитете. Они проверили образцы донорской крови, которые были использованы в эксперименте, на антитела к двум из четырех ранее известных коронавирусов, вызывающих у человека сезонные ОРВИ, HcoV-OC43 и HcoV-NL63, и получили положительный результат анализа. То есть эти люди ранее переболели другими коронавирусными инфекциями, отличными от COVID-19.
В этом сообщении есть ссылка на первоисточник:
Targets of T cell responses to SARS-CoV-2 coronavirus in humans with COVID-19 disease and unexposed individuals
(Мишени для отклика T-лимфоцитов к коронавирусу SARS-CoV-2 у людей с заболеванием COVID-19 и не болевших)
В чём ошибся (если ошибся) автор первого тезиса - особенно непонятно. За счёт чего ж возник перекр. иммунитет, если на самом деле достаточно похожих белков не содержит? Или они непохожи лишь в каком-то нулевом приближении - там, без учёта третичной структуры? Или велика изменчивость и разнообразие? Или есть промежуточные звенья - вдруг антигены не на сам вирусный белок, а еще что-то, с чем он связывается и носит на себе, или на какой-то побочный продукт деятельности вируса??? (так, в порядке мозгового штурма)



"Иммунитет к COVID-19 выработался шесть лет назад от других "простуд"
Американские исследователи из Института иммунологии в Ла-Хойе опубликовали сенсационные данные. Исследование образцов донорской крови, забор которой проводился в 2015-2018 годах, выявило признаки специфического клеточного иммунитета, аналогичные тем, что появляются при новом коронавирусе. Из этого можно сделать осторожный вывод о том, что организм тех, кто когда-то болел другими разновидностями коронавируса, может оказаться устойчивыми к COVID-19. // www.mk.ruСегодня многие озабочены вопросом: дает ли факт наличия антител к новому коронавирусу гарантию иммунитета? Однако ситуация с иммунитетом гораздо сложнее. Его наличие зависит не только от присутствия в крови антител (иммуноглобулинов), но еще и от наличия важных клеток - Т-лимфоцитов, Т-киллеров (CD8-клеток) и Т-хэлперов (CD4-клеток). Т-киллеры способны по разным приметам опознавать в организме клетки, зараженные вирусами, и, в случае их обнаружения, убивать их самостоятельно или призывать другие клетки на помощь. А Т-хэлперы увеличивают количество и «убийственный» потенциал Т-киллеров, специфичных в отношении конкретного вируса.
Новое исследование американцев (пока это препринт) поставило целью выявить специфические антигены коронавируса, вызывающие наиболее сильный клеточный иммунный ответ — эта информация очень важна для создания будущей вакцины.
Однако параллельно случилось другое важное открытие. В каждом втором образце донорской крови людей, взятой в 2015-2018 годах, были найдены именно специфические СD4+ Т-лимфоцитов, которые сегодня обнаруживают у абсолютно всех переболевших новой коронавирусной инфекцией. То есть можно предположить, что 50% населения, которые еще не встретились с новой инфекцией, уже может иметь к ней иммунитет. Кроме того, сегодня в крови у 70% переболевших COVID-19 обнаруживаются еще и специфические CD8+ Т-лимфоциты. Их нашли в 20% образцов донорской крови.
Результаты исследования дают основания предполагать, что значительная часть населения может обладать перекрестным иммунитетом к вирусу SARS-CoV-2 благодаря ранее перенесенным «сезонным простудам», т.е. "обычным" коронавирусам. Те, кто когда-то болел другими "коронами", могли получить антитела, способные справиться с новым вирусом. Возможно, именно поэтому большинство переносят заболевание в легкой форме или вообще без клинической картины заболевания.
завкафедрой клинической иммунологии и аллергологии Первого МГМУ им. И.М. Сеченова, академик РАН, заслуженный деятель науки РФ Александр Караулов. – Если этиологию заболевания COVID-19 мы изучили, это новый коронавирус SARS-CoV-2, то в отношении формирования иммунитета к нему идут постоянные дискуссии.
Иногда этот иммунитет патогенный (люди умирают от цитокинового шторма или от избыточного иммунного ответа), иногда протективный (что важно для создания вакцин).
В основе противовирусного иммунитета лежит не только и не столько антительный ответ, сколько Т-клеточный иммунитет, реакция Т-клеток: СД-4-хелперов и CD-8 киллеров, а также клеток памяти. Эти клетки вовлекаются в защиту организма в ответ на вирусную инфекцию, в т.ч. и SARS-CoV-2, и, благодаря им, при острой инфекции происходит элиминация вируса, то есть «очистка» от вируса и формирование иммунитета к последующему заражению. И в этом смысле все идет по классике.
Но вопрос еще и в том, от чего зависит тяжесть течения инфекции? Мы видим, что элиминации вируса не возникает у некоторых пожилых или у людей с тяжелыми заболеваниями типа сахарного диабета или онкологии. У них связь между врожденным и адаптивным иммунитетом нарушена; адаптивного у них недостаточно.
Сегодня основная гипотеза ответа на вопрос, почему одни болеют легко, а другие тяжело, заключается в том, что болеющие легко, по всей видимости, имеют перекрестный иммунитет к другим коронавирусам. Перекрестная реактивность встречается при некоторых инфекциях, например, при гриппе.
Установлен факт, что гриппом H1N1 легче болели те, у кого был перекрестный иммунитет к другим штаммам гриппа, то есть, у них есть Т-клетки-киллеры, активно работающие против вируса, что позволяет выздороветь быстрее.
- Получается, что обладатели Т-лимфоцитов к старым коронавирусам при встрече с новым, скорее всего, переболеют легче?
- Да, за счет той самой кросс-реактивности между циркулирующими коронавирусами, которые вызывают обычную простуду. Это примерно 40-60% здоровых лиц, не имеющих контактов с COVID, которым Т-клетки памяти потенциально дадут иммунный ответ, то есть запустят активный и достаточный Т-клеточный цитотоксический (киллерный) ответ, помимо антительного ответа. Но этих киллеров очень сложно определять диагностически, нужно специальные исследования в лаборатории...

Надежда на перекрестный иммунитет от коронавируса
Ученые изучают механизм перекрестного иммунитета - возможность иммунной реакции на Sars-CoV-2 при ее наличии на другие коронавирусы. Но не исключено, что этот механизм может оказать противоположный эффект, облегчая проникновение вируса в организм. // www.inopressa.ru"Существует определенное сходство в структуре коронавирусов, в частности, с точки зрения их оболочки, - поясняет профессор Эрик Делапорт, врач-инфекционист в Университетской клинике Монпелье. - Поэтому некоторые антигенные маркеры, то есть белки вирусной поверхности, могут быть близки и способны вызывать перекрестные иммунные реакции".
"Это предполагается в исследовании в области молекулярной биологии, опубликованном 14 мая в журнале Cell. Исследователи рассмотрели особый аспект иммунного ответа, а именно клеточную память. Когда организм подвергается нападению, цитотоксические клетки устраняют посторонний элемент и стимулируют выработку антител. Цель ученых состояла в том, чтобы наблюдать за реакцией определенных клеток человека, инфицированных Sars-CoV-2, на определенные вирусные белки", - говорится в статье.
"Но неожиданность пришла от контрольной группы, - описывает профессор Самира Фафи-Кремер, директор вирусологической лаборатории в Университетском больничном центре Страсбурга. - Они обнаружили, что клетки некоторых людей, не зараженных Sars-CoV-2, тем не менее, на него реагировали. Они распознали новый коронавирус, хотя никогда с ним не сталкивались".
"(...) Две команды исследователей, швейцарская и китайская, показали, что антитела, блокирующие Sars-CoV-2, также способны нейтрализовать вирус того же семейства (Sars и Mers) - и наоборот", - указывает Морган Бомсель, из исследовательского центра Institut Cochin.
"Остается одна неизвестная: может ли этот перекрестный иммунитет защитить нас? (...) Возможно, что перекрестная иммунная реакция, обнаруженная при серологических исследованиях, окажется неэффективной. Это может иметь место, например, если выяснится, что общие для двух вирусов антитела не способны блокировать инфекцию", - отмечает журналистка.
"Другой теоретически возможный случай подробно описывает профессор Делапорт: "защита может быть только частичной. Если антитела способны блокировать лишь входную дверь, но не все остальные, то они могут только ограничить репликацию вируса или его проникновение в клетку". Конкретно это приведет к более легким формам заболевания и меньшей заразности", - пишет Le Figaro.
"Наконец, не исключено, что механизм распознавания вирусов может оказать противоположный эффект, облегчая проникновение вируса в организм. В этом заключается кошмар вирусологов, пытающихся разработать вакцину. Отныне только серологические исследования, сравнивающие иммунный ответ госпитализированных пациентов и бессимптомных пациентов или тех, у кого болезнь протекает в легкой форме, позволят подтвердить наличие или отсутствие перекрестной иммунной защиты", - резюмирует издание.


timochka>> Тестом с 5% ложноположительных можно достоверно мерять малые доли истинно положительных. Вопрос только в размере выборки. Чем достовернее вы хотите измерять, тем больше должен быть размер выборки.
Zenitchik> А как это поможет определить принадлежность конкретного положительного результата к положительным или к ложноположительным?
Конкретного - только повторным анализом. Причем так, чтобы устранить систематическую ошибку. Т.к. тест брать из другой партии, между тестами делать перерым в несколько дней что убрать фактор воспаления.
Но для статистики конкретный больной не важен. Нам нужно долю истинно положительных измерить как можно точнее. С такими тестами вы измеряете произведение двух случайных процессов.
1) Больной/здоровый человек.
2) Врет/не врет тест.
Параметры чисто второго процесса вы вычисляете по заведомо известным образцам (заведомо положительный, заведомо отрицательный). Они идут с каждым тест набором.
Параметры двух процессов вместе вы получаете в результате тестирования.
Параметры изолированного первого процесса, вы считаете из этих двух результатов.
В чем тут проблема? Проблема в том, что при переходе от точно измеренных долей на на вашей выборке к генеральной совокупности, у вас получается не точный процент, а доверительный интервал. Чем больше выборка, тем уже интервал. Т.е. например вы протестировали 1000 человек и получили оценку "в пределах от 0.8% до 1.2% от популяции с вероятностью Х", а если увеличить число протестированных до 4000, то будет "в пределах от 0.9% до 1.1% от популяции с вероятностью Х".
Т.е. первая засада, что точность оценки растет медленнее роста числа тестов. Если ошибка нормальная, то увеличив выборку в 4 раза, точность вырастет только в 2.
Вторая проблема в том, что при расчете из (П2, П1+2) => П1 вы получите доверительные интервал для результата шире, чем два исходных. Т.е. при вычислениях точность результата меньше, чем точность исходных данных. А значит, размер выборки надо брать еще больше. Чтоб с запасом хватало.
Ну и третья засада, в том, что при измерении малых долей очень важно исключать малейший систематический перекос в исходных данных. Т.е. выборка должны быть истинно случайной. Никаких "по результатам одной поликлиники", "отловили на одной улице" и тому подобных чудес. Тесты тоже должны быть или строго из одной партии, или максимально близкие. Иначе все что вы намеряли по второму процессу (собственные ошибки теста) можно спустить в мусорку.
Как вы понимаете, техническая организация тестирования с такими условиями - вещь очень не простая. Требует много денег, много квалифицированных исполнителей. И умных голов, которые знают, что такое полевые статистические исследования и что такое матстаты.
Если вам математика этого дела интересна, вы "Бывшего генералиссимуса" поспрашивайте. Он про статистику и обработку результатов измерений на порядок больше моего знает. Я то простой инженегр. А он физик по образованию, и у него метрология, мат статистика, и обработка результатов физ эксперимента - профильные дисциплины.
Zenitchik> А как это поможет определить принадлежность конкретного положительного результата к положительным или к ложноположительным?
Конкретного - только повторным анализом. Причем так, чтобы устранить систематическую ошибку. Т.к. тест брать из другой партии, между тестами делать перерым в несколько дней что убрать фактор воспаления.
Но для статистики конкретный больной не важен. Нам нужно долю истинно положительных измерить как можно точнее. С такими тестами вы измеряете произведение двух случайных процессов.
1) Больной/здоровый человек.
2) Врет/не врет тест.
Параметры чисто второго процесса вы вычисляете по заведомо известным образцам (заведомо положительный, заведомо отрицательный). Они идут с каждым тест набором.
Параметры двух процессов вместе вы получаете в результате тестирования.
Параметры изолированного первого процесса, вы считаете из этих двух результатов.
В чем тут проблема? Проблема в том, что при переходе от точно измеренных долей на на вашей выборке к генеральной совокупности, у вас получается не точный процент, а доверительный интервал. Чем больше выборка, тем уже интервал. Т.е. например вы протестировали 1000 человек и получили оценку "в пределах от 0.8% до 1.2% от популяции с вероятностью Х", а если увеличить число протестированных до 4000, то будет "в пределах от 0.9% до 1.1% от популяции с вероятностью Х".
Т.е. первая засада, что точность оценки растет медленнее роста числа тестов. Если ошибка нормальная, то увеличив выборку в 4 раза, точность вырастет только в 2.
Вторая проблема в том, что при расчете из (П2, П1+2) => П1 вы получите доверительные интервал для результата шире, чем два исходных. Т.е. при вычислениях точность результата меньше, чем точность исходных данных. А значит, размер выборки надо брать еще больше. Чтоб с запасом хватало.
Ну и третья засада, в том, что при измерении малых долей очень важно исключать малейший систематический перекос в исходных данных. Т.е. выборка должны быть истинно случайной. Никаких "по результатам одной поликлиники", "отловили на одной улице" и тому подобных чудес. Тесты тоже должны быть или строго из одной партии, или максимально близкие. Иначе все что вы намеряли по второму процессу (собственные ошибки теста) можно спустить в мусорку.
Как вы понимаете, техническая организация тестирования с такими условиями - вещь очень не простая. Требует много денег, много квалифицированных исполнителей. И умных голов, которые знают, что такое полевые статистические исследования и что такое матстаты.
Если вам математика этого дела интересна, вы "Бывшего генералиссимуса" поспрашивайте. Он про статистику и обработку результатов измерений на порядок больше моего знает. Я то простой инженегр. А он физик по образованию, и у него метрология, мат статистика, и обработка результатов физ эксперимента - профильные дисциплины.



Коронавирус грозит пожизненными физическими и психическими нарушениями
Пациенты, которые переболели коронавирусом, могут страдать от последствий инфекции всю оставшуюся жизнь. Такими выводами поделились специалисты Национальной службы здравоохранения Великобритании. // www.vesti.ruПациенты среднего возраста (40—50 лет), которые переболели коронавирусом, могут страдать от последствий инфекции всю оставшуюся жизнь. Такими выводами поделились специалисты Национальной службы здравоохранения Великобритании. Как пишет The Daily Telegraph, после выздоровления переболевшие COVID-19 продолжали страдать от слабости и хронической усталости несмотря на то, что не имели сопутствующих болезней.
Также ученые установили, что заражение коронавирусом несет повышенный риск в будущем развиться болезни Альцгеймера. В службе здравоохранения добавили, что у 30% пациентов может развиться фиброз легких, а также пожизненные физические, психические и когнитивные нарушения. А 70% переболевших могут страдать от бредового расстройства. У 10% переболевших британцев при выписке выявляли острое поражение сердца. По статистике, в Великобритании насчитывается около 300 тысяч человек с положительным результатом на COVID, что позволяет предположить, что около 100 тысяч человек могут страдать от последствий коронавируса. Однако ограниченное тестирование означает, что эти цифры, вероятно, значительно занижены.
Как заявил профессор Питер Опеншоу, в среднем больным требуется год, чтобы восстановить здоровье. Однако часть из них, по всей видимости, никогда не вернется к полноценной жизни.
- но только не очень понятно, относится ли это только к средним и тяжёлым, или и к переболевшим в лёгкой форме, а то и бессимптомно.
А так что касается перенесших выраженную пневмонию - да, очень похоже, что так и есть, имеются свидетельства от знакомых через вторые руки. "Два месяца как выписался, а всё как варёный". Хотя вопрос, не характерно ли это и для других пневмоний, атипичных других этиологий, а то и всех?


Fakir> и может быть, таки не получается и похожих кусков? Или получаются?
Черт его знает. Из всегда большого белка для активации Т-лифоцитов вырезаются реально небольшие пептиды в огромном разнообразии вариантов, а потом эти самые Т-л пытаются забрать то, к чему имеют рецептор, т.е. условно чужое, к своему, то есть контактировавшему с Т-л в организме до формирования всей системы иммунитета, они толерантны. Вполне может случиться, что какой-то участок удачно совпадает у большой группы коронавирусов.
Черт его знает. Из всегда большого белка для активации Т-лифоцитов вырезаются реально небольшие пептиды в огромном разнообразии вариантов, а потом эти самые Т-л пытаются забрать то, к чему имеют рецептор, т.е. условно чужое, к своему, то есть контактировавшему с Т-л в организме до формирования всей системы иммунитета, они толерантны. Вполне может случиться, что какой-то участок удачно совпадает у большой группы коронавирусов.


А может, так? (поправь, где ошибаюсь, про иммунитет с его кучей стадий мне всё очень плохо понятно)
Через антигенрепрезентирующий механизм можно выработать антитела для уничтожения заражённых клеток, но не для перехвата самих вирионов. Так?
То есть по построению заражённые клетки должны уже быть в определённом количестве.
И, возможно, эти разные линии обороны иммунитета имеют разные эффективности?
Через антигенрепрезентирующий механизм можно выработать антитела для уничтожения заражённых клеток, но не для перехвата самих вирионов. Так?
То есть по построению заражённые клетки должны уже быть в определённом количестве.
И, возможно, эти разные линии обороны иммунитета имеют разные эффективности?


Fakir> А может, так? (поправь, где ошибаюсь, про иммунитет с его кучей стадий мне всё очень плохо понятно)
Fakir> Через антигенрепрезентирующий механизм можно выработать антитела для уничтожения заражённых клеток, но не для перехвата самих вирионов. Так?
Но это опять механизм неспецифического иммунитета получается. Запускается механизм воспаления и всех кто забыл пароль к системе "свой-чужой" отдубасят палками господаполи цитокины.
К случае ковида, этот механизм вредит чуть ли не больше чем сама болезнь.
Fakir> Через антигенрепрезентирующий механизм можно выработать антитела для уничтожения заражённых клеток, но не для перехвата самих вирионов. Так?
Но это опять механизм неспецифического иммунитета получается. Запускается механизм воспаления и всех кто забыл пароль к системе "свой-чужой" отдубасят палками господа
К случае ковида, этот механизм вредит чуть ли не больше чем сама болезнь.


Fakir> Через антигенрепрезентирующий механизм можно выработать антитела для уничтожения заражённых клеток, но не для перехвата самих вирионов. Так?
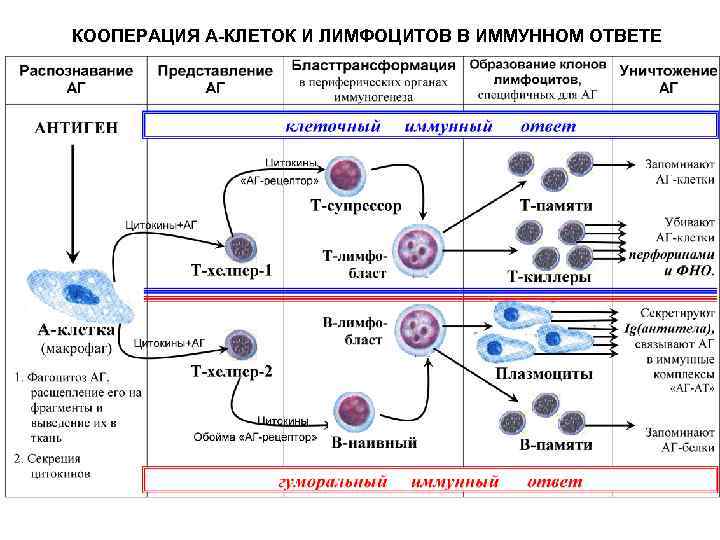
Нет, не так в корне.
Антитела - это В-лимфоциты. Они могут непосредственно взаимодействовать с антигеном без посредничества АПК.
Клеточный иммунитет - это Т-лимфоциты. Они могут получить антиген только от АПК.
Т-лимфоциты - это еще и Т-хелперы разных пулов. Без них В-лимфоциты работают плохо - Т-независимая активация В-лимфоцитов. При СПИД выбывают Т-хелперы, гуморальный иммунитет тоже значительно снижается.
В противовирусном иммунитете участвуют оба механизма.
Ооочень упрощенная схема
ступенчато
Fakir> То есть по построению заражённые клетки должны уже быть в определённом количестве.
Но при наличии готового пула Т-клеток могут быть убиты/заставлены самоубиться в единственном числе тоже.
Fakir> И, возможно, эти разные линии обороны иммунитета имеют разные эффективности?
Конечно, в разных организмах, с разной историей встречи с антигенами, с разными антигенами.
Нет, не так в корне.
Антитела - это В-лимфоциты. Они могут непосредственно взаимодействовать с антигеном без посредничества АПК.
Клеточный иммунитет - это Т-лимфоциты. Они могут получить антиген только от АПК.
Т-лимфоциты - это еще и Т-хелперы разных пулов. Без них В-лимфоциты работают плохо - Т-независимая активация В-лимфоцитов. При СПИД выбывают Т-хелперы, гуморальный иммунитет тоже значительно снижается.
В противовирусном иммунитете участвуют оба механизма.
Ооочень упрощенная схема
ступенчато
Fakir> То есть по построению заражённые клетки должны уже быть в определённом количестве.
Но при наличии готового пула Т-клеток могут быть убиты/заставлены самоубиться в единственном числе тоже.
Fakir> И, возможно, эти разные линии обороны иммунитета имеют разные эффективности?
Конечно, в разных организмах, с разной историей встречи с антигенами, с разными антигенами.


Это сообщение редактировалось 02.07.2020 в 14:15

Как свернуть кровь и можно ли ее развернуть обратно — Троицкий вариант — Наука
Skip to content Встроенные отзывы Посмотреть все комментарии Оценить: (4 оценок, среднее: 3,75 из 5) Загрузка... // Дальше — trv-science.ruЕго запустил Фазли Атауллаханов, профессор МГУ и Физтеха, ведущий специалист по свертыванию крови, в коллаборации с Александром Румянцевым, президентом НМИЦ имени Дмитрия Рогачёва. Когда пандемия только началась и о механизмах действия SARS-CoV-2 еще почти ничего не было известно, Фазли предположил, что тяжелое течение болезни сопряжено с поражением эндотелия сосудов, которое приводит к появлению многочисленных тромбов в капиллярах легких. С тех пор в мире уже накопилось много данных, это подтверждающих. К середине апреля Фазли развернул в одиннадцати клиниках Москвы масштабное исследование, призванное проверить, во-первых, точно ли болезнь протекает тяжелее у пациентов со склонностью к гиперкоагуляции и в какой степени можно заранее выявить предрасположенность к осложнениям; во-вторых, подходит ли для оценки системы свертываемости при COVID-19 метод тромбодинамики, разработанный при участии Фазли и раньше используемый для анализов в других медицинских контекстах, например при подготовке к ЭКО. К концу апреля стало понятно, что сотрудники лаборатории Фазли физически не успевают обрабатывать весь поток пациентов собственными силами, и началось активное привлечение добровольцев — любой человек, способный держать в руках пипетку-дозатор (например, биолог по образованию, как я), мог пройти обучение и буквально через пару дней оказаться в красной зоне.
— Проект продолжается уже два месяца. Что было достигнуто и каковы планы?
— Те цели, о которых я говорила выше, уже достигнуты. Были проанализированы данные по тысяче пациентов, и стало понятно, что да, действительно, существует корреляция между склонностью к тромбообразованию и тяжестью коронавирусной инфекции. Важнее всего то, что оценка состояния системы свертываемости крови, — конечно, вместе с другими параметрами, — по-видимому, позволяет давать более обоснованный прогноз, как будет развиваться болезнь у конкретного человека. То есть это позволит понять, кому может понадобиться более пристальное наблюдение врачей или, скажем, более сильнодействующие препараты.
Как раз подбору препаратов и их дозировок будет посвящена вторая фаза исследования, которую разворачивают сейчас в нескольких московских больницах. Людям уже и так назначают антикоагулянты, но предстоит проанализировать, какие лекарства действуют лучше всего в случае CОVID-19 и имеет ли смысл постоянно корректировать их дозировку, используя данные тромбодинамики.
В общих чертах известно, что SARS-CoV-2 способен размножаться в клетках эндотелия, повреждать их, вызывать воспалительные процессы в стенках сосудов, нарушать выработку регуляторных молекул, действующих на систему свертывания крови. В результате образуется множество тромбов, и они могут закупоривать мелкие капилляры — прежде всего в легких, но также и в почках, печени и других внутренних органах, вызвать нарушение кровоснабжения сердца или мозга. Сейчас в мире уже накоплено много данных посмертных исследований пациентов, погибших от коронавируса, — и действительно, патологоанатомы пишут, что тромбы встречаются практически во всех органах. Но понятно, что это происходит не у всех людей, а в первую очередь у тех, кто и так предрасположен к тромбообразованию, — например, в силу возраста или из-за сахарного диабета.
— Ты упомянула, что вы используете метод тромбодинамики. Не является ли всё это просто пиар-кампанией производителя?
— Пока что производитель предоставляет бесплатно всё оборудование и расходники, не имея никаких гарантий успеха (их же никогда нет в научных проектах). Я понимаю, что если какая-то тест-система разработана в России и применяется тоже в основном тут, то это вызывает недоверие. Но метод выглядит вполне разумным, и есть посвященные ему статьи в приличных журналах, например в PLOS One [2]. Я, естественно, их просмотрела, прежде чем переезжать в другой город, чтобы бесплатно работать по восемь часов в сутки без выходных — и решила, что лично меня всё устраивает.
В принципе, тромбодинамика — это продвинутая вариация анализа «протромбиновое время», вполне рутинного и международного. В обоих случаях применяется активатор свертывания — тканевой фактор, который воздействует на плазму так же, как в природе при повреждении кровеносного сосуда. Оценивается время до образования сгустка. Инновация заключается в том, что при тромбодинамике кювета с плазмой просвечивается полчаса подряд и прибор рассчитывает много разных параметров — начальную и общую скорость роста сгустка, его оптическую плотность, спонтанное тромбообразование в других частях кюветы и так далее. Разработчики предполагают, что их тест оптимален именно для оценки гиперкоагуляции. Я склонна им верить, но я уже пристрастна, конечно.


Это сообщение редактировалось 04.07.2020 в 15:34
Всё-таки перекрёстный иммунитет?

Может тогда это объясняет и наши сравнительно небольшие цифры.
Вообще интересно - сезонных простуд в России больше/меньше/столько же, как в Испании/Италии/США?
Хотя с другой стороны состав возбудителей сезонных ОРЗ может отличаться по странам, и вряд ли вообще известен с такой точностью...

Иммунолог назвал категории людей с наименьшим риском заболеть COVID-19
Риск заболеть коронавирусной инфекцией ниже для людей с сильным врожденным иммунитетом и тех, кто успел переболеть обычной простудой. Об этом заявил врач-иммунолог Николай Крючков, передает ... // www.rbc.ruУ людей, переболевших сезонными коронавирусными заболеваниями, могут сохраниться сильные антитела, которые вовремя распознают фрагменты SARS-CoV-2. «Этого хватает, чтобы организм поборол инфекцию быстрее», — заявил Крючков.
Может тогда это объясняет и наши сравнительно небольшие цифры.
Вообще интересно - сезонных простуд в России больше/меньше/столько же, как в Испании/Италии/США?
Хотя с другой стороны состав возбудителей сезонных ОРЗ может отличаться по странам, и вряд ли вообще известен с такой точностью...


Fakir> Как свернуть кровь и можно ли ее развернуть обратно — Троицкий вариант — Наука
Массивные свертки фибрина при ДВС и коагулопатиях "разворачивать" нельзя. Продукты деградации фибрина - люто активная вещь, в т.ч. в плане влияния на гемостаз и воспаление.
Массивные свертки фибрина при ДВС и коагулопатиях "разворачивать" нельзя. Продукты деградации фибрина - люто активная вещь, в т.ч. в плане влияния на гемостаз и воспаление.


ahs> Чем севернее страна, тем меньше любых ОРВИ.
Хм, ну хз, на чисто бытовой выпуклый глаз в наших средне-стылых широтах осенью-весной дофига же. Неужто в тропиках больше и даже в благословенном Средиземноморье?! (не, что в домах у них нетоплено - эт понятно... но всё же).
Видел когда-то статистику, график, по Шпицбергену (?) - так там резкие всплески после прихода кораблей, ну, как навигация открывается. Между ними - типа и нет ничего или почти ничего. То есть если занести в такое почти стерильное место - заражает зашибись. А если всё время циркулирует, то, казалось бы...?
Хотя с другой стороны, по английским данным, на сезонные болезни никак не повлияла развитость авиасообщений.
Не понимаю.
Хм, ну хз, на чисто бытовой выпуклый глаз в наших средне-стылых широтах осенью-весной дофига же. Неужто в тропиках больше и даже в благословенном Средиземноморье?! (не, что в домах у них нетоплено - эт понятно... но всё же).
Видел когда-то статистику, график, по Шпицбергену (?) - так там резкие всплески после прихода кораблей, ну, как навигация открывается. Между ними - типа и нет ничего или почти ничего. То есть если занести в такое почти стерильное место - заражает зашибись. А если всё время циркулирует, то, казалось бы...?
Хотя с другой стороны, по английским данным, на сезонные болезни никак не повлияла развитость авиасообщений.
Не понимаю.


Fakir> Хм, ну хз, на чисто бытовой выпуклый глаз в наших средне-стылых широтах осенью-весной дофига же. Неужто в тропиках больше и даже в благословенном Средиземноморье?! (не, что в домах у них нетоплено - эт понятно... но всё же).
Тут одно за другим ходит. Им не надо особо заботиться об отоплении и тут же хромает вентиляция и отвод сырости. Можно строить дешего. Недолгий зимний сезон или сезон дождей они переживают на эрзацотоплении, т.е. многие греют помешения теплом своих тел. От сюда жуткая проблема с сыростью и свежим воздухом, т.к. проветрить помещение это замерзнуть. Тупо все и всегда сырое. В той же Бразилии температура днем может быть около 30, то солнце, то ливни, а ночью + 18. Мокро, постоянно мокро. Все в плесени.
Дубай. Я там как-то проторчал полтора года. Многие люди постоянно покашливают, насморк и герпес. Сырость. В хорошем отеле застиранное на утро белье мокрое. На потолке конденсат. Они там живут пострянно в помещениях из-за жары и постоянно сопливые.
Жаркие страны это рай для заразы.
ПС. Помотавшись по теплым странам, я еще больше стал любить снег
Тут одно за другим ходит. Им не надо особо заботиться об отоплении и тут же хромает вентиляция и отвод сырости. Можно строить дешего. Недолгий зимний сезон или сезон дождей они переживают на эрзацотоплении, т.е. многие греют помешения теплом своих тел. От сюда жуткая проблема с сыростью и свежим воздухом, т.к. проветрить помещение это замерзнуть. Тупо все и всегда сырое. В той же Бразилии температура днем может быть около 30, то солнце, то ливни, а ночью + 18. Мокро, постоянно мокро. Все в плесени.
Дубай. Я там как-то проторчал полтора года. Многие люди постоянно покашливают, насморк и герпес. Сырость. В хорошем отеле застиранное на утро белье мокрое. На потолке конденсат. Они там живут пострянно в помещениях из-за жары и постоянно сопливые.
Жаркие страны это рай для заразы.
ПС. Помотавшись по теплым странам, я еще больше стал любить снег



Copyright © Balancer 1997..2023
Создано 17.04.2020
Связь с владельцами и администрацией сайта: anonisimov@gmail.com, rwasp1957@yandex.ru и admin@balancer.ru.
Создано 17.04.2020
Связь с владельцами и администрацией сайта: anonisimov@gmail.com, rwasp1957@yandex.ru и admin@balancer.ru.
 Zenitchik
Zenitchik

 инфо
инфо инструменты
инструменты




 Fakir
Fakir

 timochka
timochka